EPOC: enfermedad pulmonar obstructiva crónica
El término EPOC (= enfermedad pulmonar obstructiva crónica) hace referencia a una serie de enfermedades en las que un estrechamiento de las vías respiratorias dificulta la respiración. Los trastornos más comunes de este tipo son el enfisema y la bronquitis crónica.
El término EPOC también puede incluir las siguientes enfermedades
- asma irreversible
- ciertas formas de bronquiectasias (dilatación sacular de los bronquios)
En la enfermedad pulmonar obstructiva crónica (EPOC), los pulmones sufren daños permanentes y las vías respiratorias (bronquios) se estrechan. Esto dificulta la respiración en la EPOC avanzada. Incluso las actividades cotidianas pueden ser suficientes para quedarse sin aliento, como subir escaleras, trabajar en el jardín o dar un paseo.
La EPOC no aparece de repente, sino que se desarrolla lentamente a lo largo de los años. Las molestias como la tos persistente suelen confundirse al principio con una tos «normal» de fumador, bronquitis o asma. El hecho de que hay otra enfermedad detrás a menudo sólo se reconoce cuando ya se aprecian síntomas más graves. Muchos de los afectados tienen más de 60 años. La enfermedad no tiene cura. El tratamiento de la EPOC pretende detener o al menos ralentizar su progresión. Lo más importante es dejar de fumar. El entrenamiento ayuda a sobrellevar la enfermedad. Los medicamentos pueden aliviar los síntomas y prevenir los ataques de disnea.
Síntomas
Los pulmones tienen reservas muy grandes. En reposo, normalmente sólo necesita menos de una décima parte de la cantidad de aire que puede respirar durante un esfuerzo intenso. Este enorme margen es la razón por la que la función de los pulmones puede deteriorarse lentamente a lo largo de los años sin que se note mucho en la vida cotidiana. Sólo cuando ya se ha perdido gran parte de las reservas, la enfermedad pulmonar obstructiva crónica se hace perceptible a través de la falta de aire. Los síntomas típicos de la EPOC son:
- Falta de aliento durante el esfuerzo físico; en la EPOC avanzada ya en reposo
- Tos diaria durante mucho tiempo
- Esputo
- Ruidos respiratorios como silbidos y zumbidos
- Aumento de los síntomas con los resfriados o la gripe.
También son típicas las llamadas exacerbaciones, empeoramiento repentino y significativo de la enfermedad. Suelen manifestarse como ataques de disnea y aumento de la tos con esputo.
Posibles causas de la EPOC
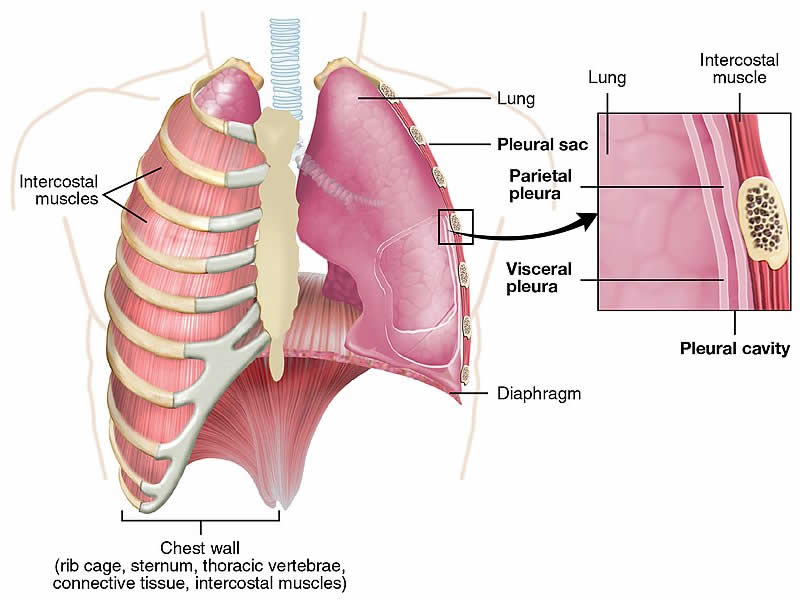
En el desarrollo de la EPOC intervienen varios factores: por un lado, los bronquios están permanentemente inflamados. En segundo lugar, los sacos de aire de los pulmones pueden estar excesivamente inflados, lo que se denomina enfisema.
Puede desarrollarse una tos crónica (bronquitis) si las vías respiratorias están expuestas con frecuencia a contaminantes como el humo del tabaco, el polvo o los gases. La inflamación destruye los cilios que recubren la pared interior de los bronquios como una alfombra.
Normalmente, los cilios son móviles y están cubiertos por una fina capa de mucosidad. El polvo y los gérmenes del aire que respiramos suelen adherirse a alguna parte de esta película de mucosidad y no llegan a los pulmones. Los cilios transportan entonces la mucosidad fuera de los bronquios. Este proceso de autolimpieza es muy importante para la salud de los pulmones. Si los cilios se destruyen, la mucosidad ya no puede transportarse correctamente y los bronquios se obstruyen.
En el enfisema, las paredes de los alvéolos están destruidas. En lugar de muchas burbujas pequeñas, se forman burbujas más grandes, lo que reduce la superficie total de los pulmones. Como consecuencia, llega menos oxígeno a la sangre. En la EPOC, los bronquios inflamados y estrechados y el enfisema confluyen de modo que sus consecuencias se refuerzan mutuamente.
Factores de riesgo
Existe una estrecha relación entre el tabaquismo y la enfermedad pulmonar obstructiva crónica: no todos los fumadores contraen la enfermedad, pero la mayoría de las personas con EPOC fuman o solían fumar.
Otras irritaciones de los pulmones que duran mucho tiempo también favorecen la enfermedad. Entre ellas se incluye, por ejemplo, una fuerte exposición a ciertos tipos de polvo en el lugar de trabajo.
También hay indicios de que determinadas características congénitas son en parte responsables de que algunas personas desarrollen EPOC con más facilidad que otras. Algunos ejemplos son los trastornos del desarrollo pulmonar en el útero y la rara «deficiencia de alfa-1 antitripsina». Afecta aproximadamente a 1 ó 2 de cada 100 personas con la enfermedad.
Evolución de la enfermedad
Al principio, los síntomas no son claros, pero normalmente las personas con EPOC leve también tienen tos frecuente con expectoración. Al principio, sus vías respiratorias sólo están ligeramente estrechadas, por lo que apenas notan la pérdida gradual de la función pulmonar. Con el tiempo, sin embargo, los problemas respiratorios aumentan con el esfuerzo físico. Los síntomas de tos y expectoración también se agravan.
En las fases avanzadas, la enfermedad limita enormemente la calidad de vida. Las personas con EPOC grave tienen las vías respiratorias tan estrechadas que sufren dificultad para respirar incluso durante las actividades cotidianas, como lavarse y vestirse, o incluso en reposo.
Consecuencias
En las fases avanzadas de la enfermedad, los pulmones ya no pueden suministrar suficiente oxígeno al organismo. Esto también provoca cambios en otros órganos. El corazón tiene que bombear más sangre a través de los pulmones. El aumento de la carga de trabajo provoca el engrosamiento de la parte derecha del músculo cardíaco, lo que los expertos denominan «cor pulmonale». Como consecuencia, el corazón pierde fuerza para latir. Esto puede provocar retención de líquidos en las piernas y en el cuerpo.
Como el esfuerzo físico causa molestias a las personas con enfermedad pulmonar obstructiva crónica, se mueven menos. El resultado es una pérdida de masa muscular, lo que reduce aún más el rendimiento físico.
En las personas con EPOC, las infecciones respiratorias normalmente inofensivas pueden provocar un deterioro repentino de la función pulmonar y un aumento brusco de los síntomas. Estos ataques se denominan médicamente «exacerbaciones». A menudo, es necesario un tratamiento hospitalario. Las exacerbaciones también pueden ser provocadas por el humo, los gases de escape y determinadas condiciones meteorológicas como el calor, el frío y la humedad elevada. Los síntomas típicos de una exacerbación aguda son los siguientes
- Más esputo
- Esputo descolorido, esputo purulento, esputo más espeso de lo habitual
- Más dificultad para respirar de lo habitual
- Más tos de lo habitual
- Mayor necesidad de medicación
- Fiebre, menor rendimiento, mayor fatiga u otros síntomas inespecíficos.
Un aumento de la disnea desencadena ansiedad en la mayoría de las personas, lo que a su vez puede aumentar la disnea. Por ello, conviene saber qué hacer en tales situaciones. Para ello existen los llamados planes de emergencia. En ellos se enumeran los síntomas típicos y se describe, entre otras cosas, cuándo es favorable cambiar la toma o la dosis de la medicación y acudir a la consulta del médico o al hospital.
Diagnóstico
Al principio, a menudo no se reconoce la enfermedad. Las personas que fuman, en particular, suelen pensar durante mucho tiempo que sus síntomas son una supuestamente inofensiva «tos de fumador». Sin embargo, síntomas como la tos persistente y la falta de aire frecuente pueden indicar EPOC.
Los exámenes iniciales suelen ser posibles en la consulta del médico de familia. Para exámenes especiales, es necesario acudir a un especialista en medicina pulmonar (neumología).
El médico examinará primero el cuerpo, preguntará por otras enfermedades y tomará muestras de sangre. A continuación, examinará los pulmones (pruebas de función pulmonar, espirometría). En función de los resultados, se realizan otros exámenes para descartar otras enfermedades como el asma, la insuficiencia cardíaca o el cáncer de pulmón. El médico también preguntará por dolencias psicológicas como la ansiedad o la depresión.
El objetivo de las exploraciones también es averiguar hasta qué punto ha progresado la EPOC y cuál es el riesgo de complicaciones. Esto es importante para planificar el tratamiento.
Prevención
La forma más eficaz de prevenir la EPOC es no fumar o dejar de fumar.
Dado que los contaminantes del medio ambiente o del trabajo también pueden favorecer la EPOC, tiene sentido evitarlos en la medida de lo posible. Las medidas de protección en el lugar de trabajo pueden garantizar que no esté expuesto permanentemente a dichas sustancias.
Las infecciones respiratorias son un desencadenante habitual de las exacerbaciones. El dolor de garganta, la sudoración y la fiebre también son debilitantes en la EPOC. Por ello, durante la temporada de resfriados y gripe es importante protegerse de las infecciones. Esto incluye evitar el contacto con personas resfriadas o con grandes aglomeraciones. También puede ser útil vacunarse contra la gripe, el covid-19 o el neumococo.
Tratamiento
El tratamiento de la enfermedad pulmonar obstructiva crónica (EPOC) tiene como objetivo aliviar los síntomas y las molestias, facilitar la vida cotidiana y mejorar la calidad de vida. Por otro lado, pretende ralentizar la progresión de la EPOC y prevenir las exacerbaciones. La EPOC es una enfermedad crónica y, por tanto, no curable. Se clasifica en función de su gravedad (GOLD I-IV). La EPOC puede controlarse bien. Además de la medicación y los cambios en el estilo de vida, como dejar de fumar, su médico puede prescribirle uno de los siguientes tratamientos:
- Medicamentos
- Oxigenoterapia
- ventilación con presión positiva no invasiva (también denominada VPPN o VNI)
programa de rehabilitación pulmonar - desobstrucción de las vías respiratorias para drenar las secreciones bronquiales y eliminar la mucosidad
Equipos para oxigenoterapia
-
¡Oferta!

Kingon P2-E6
El precio original era: S/9,800.00.S/9,500.00El precio actual es: S/9,500.00. Añadir al carrito -
¡Oferta!
OLIVE OLV-10, 10 Litros
El precio original era: S/1,499.00.S/1,399.00El precio actual es: S/1,399.00. Añadir al carrito -

VARON 6L Pulse Flow NT-1
S/4,499.00 Añadir al carrito -

VARON 6L Pulse Flow NT-2
S/5,500.00 Añadir al carrito
Referencia
National Library of Medicine: Young RP, Hopkins RJ, Christmas T, Black PN, Metcalf P, Gamble GD (August 2009). “COPD prevalence is increased in lung cancer, independent of age, sex and smoking history“. Eur. Respir. J. 34 (2): 380–6


